
置顶 tc书屋-书籍目录
...
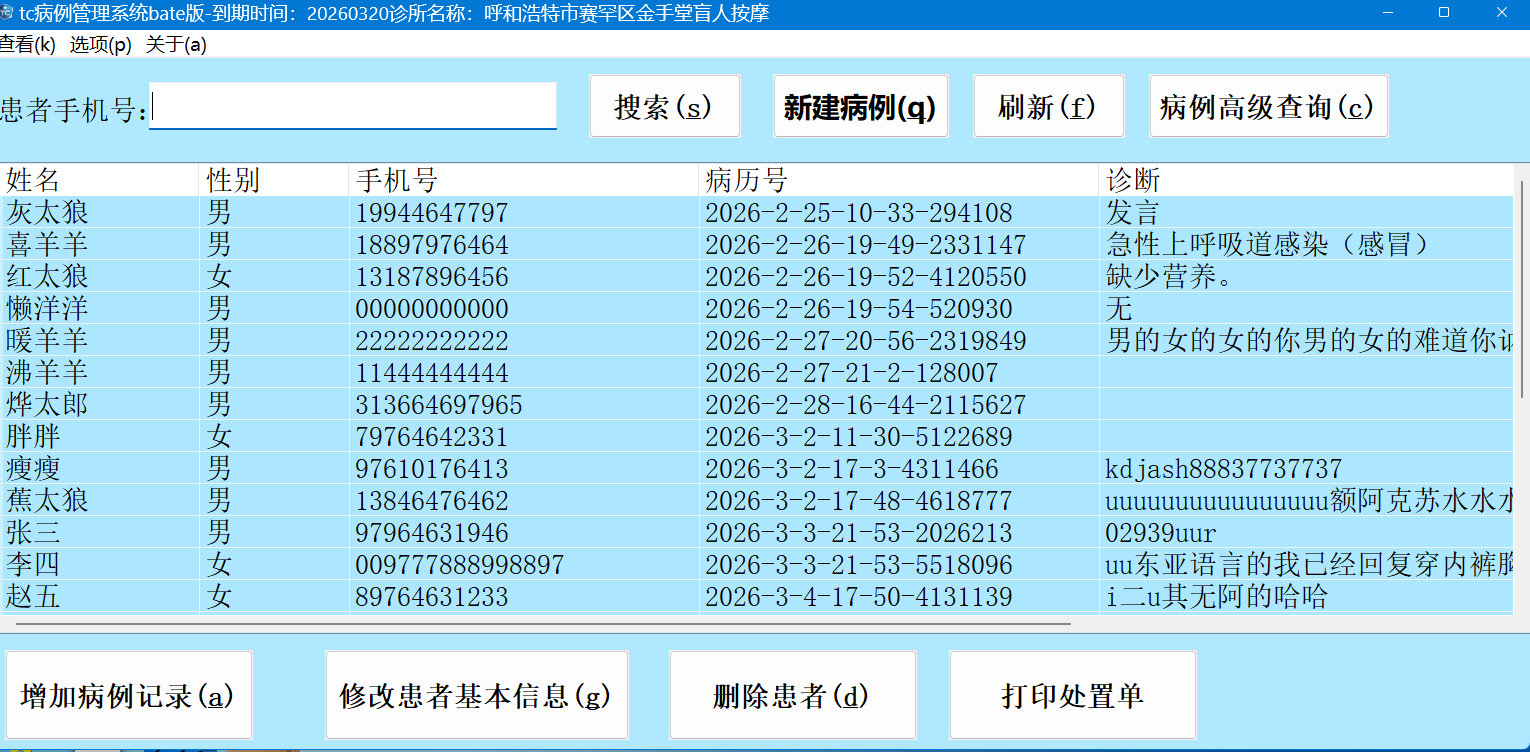
置顶 tc病例系统_专为盲人按摩师 / 基层理疗师打造的无障碍病例管理工具
点此本地下载 &nb...

21、26.2分组报道(18)-《宣蛰人软组织外科学下》-tc书屋无障碍扫描
26.2.8第8组:腰臀部软组织松解手术后行多节段全椎板切除式椎管内(外)软组织松解手术治疗经椎管造影提示硬膜囊变形和手术证明“腰椎管狭窄...

20、26.2分组报道(17)-《宣蛰人软组织外科学下》-tc书屋无障碍扫描
26.2.6第6组:多节段全椎板切除式腰椎管内(外)软组织松解手术或结合腰臀部软组织松解手术治疗经外院行“‘开窗’式腰椎间盘切除手术”造成...

19、26.2分组报道(16)-《宣蛰人软组织外科学下》-tc书屋无障碍扫描
26.2.3第3组:腰臀部软组织松解手术治疗经椎管造影提示腰椎间盘突出物的椎管外软组织损害性腰腿痛的病例介绍和讨论(一)病例介绍(1)病例...

内蒙古特殊职业技术学校 2026年招生简章-想学技术的残疾人看过来
内蒙古特殊职业技术学校隶属于内蒙古自治区残疾人联合会。学校全面贯彻党的教育方针和特殊教育政策,以促进残疾人就业为导向,坚持学历教育与职业技...

18、26.2分组报道(15)-《宣蛰人软组织外科学下》-tc书屋无障碍扫描
(86)病例193李×仙,女,52岁,干部。1968年间在泥路上仰天滑倒,当时骶尾部剧痛。非手术疗法医治后征象缓解。后遗腰痛,持续性,逐渐...

17、26.2分组报道(14)-《宣蛰人软组织外科学下》-tc书屋无障碍扫描
(68)病例175沈×英,女,25岁,知青。左腰腿痛6年。1965年11月间打乒乓球跌倒,当时无征象。2天后先感左下肢痛,不能行走。二军大...

16、26.2分组报道(13)-《宣蛰人软组织外科学下》-tc书屋无障碍扫描
(49)病例156万×珍,女,40岁,工人。2年前劳动中不慎,身体后仰跌倒,臀和头着地,当时无昏迷,仅感右腰臀和下肢痛,偶有足趾麻木。经中...

15、26.2分组报道(12)-《宣蛰人软组织外科学下》-tc书屋无障碍扫描
(38)病例145周×娥,女,29岁,工人。持续性右腰痛多年,无外伤史。起始征象不重,1967年底起增剧,右腰痛沿右臀、大腿后侧和小腿外侧...

14、26.2分组报道(11)-《宣蛰人软组织外科学下》-tc书屋无障碍扫描
(23)病例130李×娟,女,36岁,工人。右腰腿痛2年半,伴躯干上部征象。1966年5月9日跌跤引起右腰腿痛,经上海市虹口区地段医院诊治...

13、26.2分组报道(10)-《宣蛰人软组织外科学下》-tc书屋无障碍扫描
(11)病例118朱×才,男,41岁,工人。持续性腰痛9年,无外伤史。起始征象不重,不影响工作。急性突发3次后疼痛加剧,涉及双臀部。腰活动...